気管支喘息の治療
1.発作を起こしたとき
1)発作の程度を見きわめる。
喘息の発作には、いわゆる軽い小発作から中発作、そして大発作まで、その程度はさまざまです。軽い発作は単にゼーゼーヒューヒューは聞こえますが、日常生活は何ら変わりなく行え、また食欲も普通の状態をいいます。
これに対し大発作は、自分で動くこともせず、食欲も全くなく、そしてときには起座呼吸を行い、唇にチアノーゼが認められる状態をいいます。中発作は大発作と小発作の中間です。
発作が起きたとき、子供がどの程度の発作の状態にあるかということは対症療法の種類を選択する上で非常に大事なことです。もし発作になって病院に行く場合には、この発作の状態をよくみておいて、医師に話してください。
2)家族でできること(小発作の時)
喘息の発作は多くは子供が家庭にいるときに起こります。対処法として
a.水を飲ませ、深呼吸をさせます
まず発作が始まった、あるいは何となく胸元が苦しいという状態になったら、コップに1杯か2杯の水を飲ませます。そして深呼吸を10回、あるいは20回しましょう。深呼吸は1,2で息を吸って、3,4,5,6,7,8,と強く、ゆっくり吐き出すことが大切です、軽い発作ならば水を飲んで深呼吸をしただけで消失することがあります。まず試してみましょう。
b.決められた薬を用います
次になお発作がつづくようならば、あらかじめ処方されていた薬を内服します。日頃医師から発作が起きたら飲むようにと言われた薬があれば、それをまず1回飲んでみます。最近は貼り薬がありますので、これを使用します。
気管支拡張薬の吸入剤を処方されている場合にはこれを使ってみます。これは定量式噴霧ネブライザーといわれており、上手に吸入できればかなり即効性が期待されます。あらかじめ医師から使い方について充分指導を受けておきましょう。原則としては1回2吸いまで、そしてもし無効の場合には10分、あるいは15分たってもう1吸いか2吸いすることがよいと思いますが、それでもなお発作がまったく軽くならない場合には、それ以上使ってはいけません。
同様に家庭に陽圧加圧ネブライザーがあればそれを指導された方法で吸入してみます。吸入器に入れる薬は処方されていると思いますが、無い場合は水だけを吸入しても少し楽になることがあります。良くならなければ受診しましょう。
c.医師に相談
以上の方法をとっても発作がまったくよくならないか、あるいは悪くなる一方のときには医師に連絡をとります。その場合、何分ぐらい前から発作が起きたか、どのような薬を飲んだがまだ発作がよくならないということ、そして呼吸困難以外に咳があるか、熱があるか、あるいはその他消化器症状等があるかどうかということを手際よく話して指示をもらうのがよいと思います。
時間外であれば救急担当の病院で診察を受けるようにしましょう。
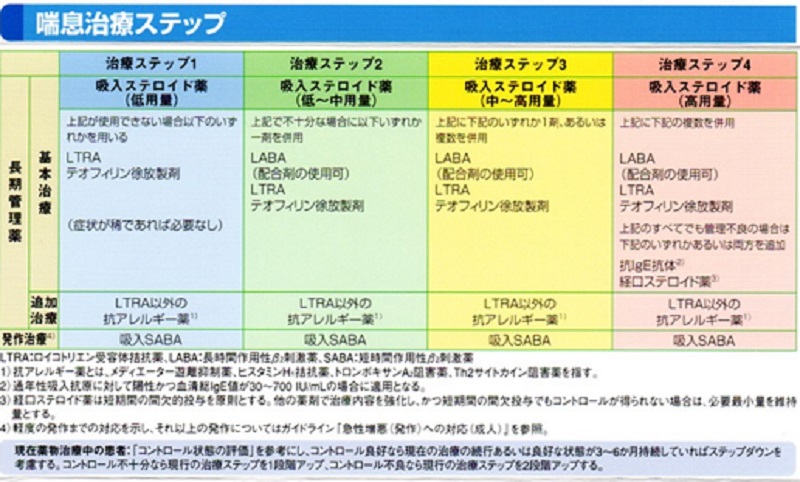
2.治療の内容
1)薬物療法
a.気管支拡張薬
収縮している気管支を広げる働きを有する薬です。主なものはいわゆるβ刺激薬とキサンチン系薬(テオフィリン、ネオフィリン等)の2つがあります。
現在貼り薬がβ刺激剤の主流になっています。これは一日中皮膚からじわじわとお薬が吸収されて働いてくれます。喘鳴が聞こえたらすぐに使うことも可能です。
これらの薬の歴史は古く、多くの発作でまず用いられる薬です。使用方法としては、経口的に与える方法、β刺激剤の場合は吸入によって用いる方法、また注射によって投与する方法があります。発作が強い場合には、多くは吸入と静注で用います。
発作が中等症以上の場合には、β刺激薬を吸入させ、ネオフィリンを点滴に加えて長時間にわたって投与します。
☆キサンチン系薬(テオフィリン、ネオフィリン等)について
2020年より5歳以下の子どもたちには使わない方針になりました。副作用として吐き気がする、食欲がない、興奮する、寝付きが悪い、夜中イライラするなどひどい場合はけいれんするなどがあり、特に2歳以下では使用しないようになっていました。
6歳以上では6〜15歳 8-10mg/kg/日、1日2回で使用します。臨床効果と血中濃度を確認しながら使うことを推奨しています。
実際に私は40年以上使っていますが、けいれんを起こしたこともないし、機嫌が悪くなったこともありません。半分量を考えながら使っているからです。
2歳以下は使わないようにとの方針がありましたが、私は未熟児を長い間診療していて、1000g以下の未熟児に無呼吸のため使用していたので、量を気をつけて使用していました。
5歳以下で使えなくなるのは残念です。 b.ステロイド
副腎皮質ステロイドは、重症の場合発作の軽減に劇的な効果を示すことがあります。しかし、もしこのステロイドを経口で内服すると、小児の場合いろいろな副作用があらわれることがあるので、注意をして投与する必要があります。だらだら長く使わないことが肝心です。
※静注用ステロイド ソル・コーテフ(ヒドロコルチゾン) 2歳以上の小児ではヒドロコルチゾンとして初回5〜7mg/kgを緩除に静脈内注射あるいは点滴静注、症状が改善しない場合は1回6〜7mg/kgを6時間おきに緩除に追加投与。
2歳未満 5mg/kgを緩除に静注、点滴静注。症状が改善しない場合は1回5mg/kgを6時間おきに緩除に追加投与。
ステロイド吸入療法
予防としてステロイド吸入療法を行います。→ステロイド吸入療法
c.抗生物質
小児の喘息の場合、抗生物質の投与は必ずしも必要ではありませんが、感染を合併している場合、特に乳幼児の喘息発作では、抗生物質をしばしば用いることがあります。
d.補液
喘息の発作の場合には呼吸数が増え、咳が出る等のために、体の水分が大量に失われ、また、水分を取れなくなるので、脱水状態を起こしやすくなります。脱水状態になると気管支の分泌物は乾燥し、痰は固まりやすくなり、これが気管支に詰まって、かえって呼吸困難を増すことになります。ですから、発作が起きたら経口的に水を与えることはもちろん必要ですが、ある程度以上重症のときは点滴をして、充分な量の水分を与えます。
2)入院の適応
喘息発作の治療は、家庭で行える程度のこともありますし、外来治療で十分のこともあります。しかし、ある程度以上重い場合には、入院してかなり長時間にわたり点滴を行うなどしなくてはなりません。入院の適応の基準の判定は、原則として外来で点滴を行っても呼吸困難の徴候があったり、酸素濃度が上がらず、チアノーゼがとれず、軽快のきざしが見られないとき。あるいは乳幼児で感染を伴っている場合には、入院治療が良いと思います。
3)すこしよくなったら
ゼロレベル(0―level)状態にする
ゼロレベルとは気道の過敏性もほぼ正常に戻り、肺機能の低下もほとんど見られない状態のことです。
喘息では気道の過敏性が亢進し、肺機能が低下しているということはすでにお話ししましたが、一度発作が起きたのち気道の過敏性や肺機能はすぐには元に戻らないことがわかってきました。 大発作が2日か3日起こると、気道の過敏性は1ヶ月近く亢進した状態が持続します。また、肺機能の低下状態もかなり長く持続します。中発作が2〜3日続いた後も、気道の過敏性の亢進状態と肺機能の低下は、3週間程度持続することがわかっています。また、小発作が1回起きただけでも、その後1週間ぐらいはこのような状態が続きます。 このことは喘息の発作の治療をする場合に、非常に大切なことなのです。従来は、発作が起きた場合対症薬を服用したり、注射や吸入をし、そして一見本人も楽になり、聴診上も喘鳴(wheezing)がほとんど聞こえなくなれば、一応これで発作は治ったと判断し、薬を飲ませることを中止しました。しかし、先ほど述べたように発作の後なおしばらく気道の過敏性の亢進状態が持続し、肺機能の低下が続いているということになれば、いつまた外から原因が加わるか、あるいは、ちょっと激しい運動をすることによって発作が再発しないとも限りません。つまり、発作の起きやすい状態がかなり長く続いているというわけです。
このようなことを考えた場合に、一見発作が治ったように見えても、なおしばらくは対症薬、キサンチン系薬やβ刺激薬を内服し続けることが必要です。このゼロレベルに持っていくまでの薬の内服を続けるということが必要だと思います。
そしてさらに、ほぼ自覚症状がなくなる、具体的にはたとえば大発作が治って1週間ぐらいたったら、また小発作の場合には消失して1〜2日たったら、そこで抗アレルギー薬の服用を開始します。これらのことを行うことによって、発作のない、すなわち気道の過敏性が亢進しておらず、肺機能もほぼ正常な状態を持続することができると思います。
3.発作のないとき
a.原因の除去
気管支喘息の治療で最も大切なことは原因の除去です。たとえば猫が原因の場合には、猫を除けば発作は起きません。また卵が原因で発作が起きている場合には、卵を含む一切の食べ物を食べないということだけで、発作は起きなくなるはずです。
しかし、すべての原因を完全に、そして容易にとり除くことはできません。たとえばダニが原因の場合、ダニが少ない環境を作る努力はできます。室内の掃除を完全にします。6畳の部屋を10分以上かけて朝夕2回掃除することによってダニの数を5分の1ぐらいまでに減らすことができることがわかっています。また、ふとんは十分陽にほしてから叩いて、さらに掃除機でほこりを吸い取るようにしてください。ソバガラやパンヤの枕はやめてスポンジかプラスティックの枕を用いるようにします。
→ダニやほこりの除去 b.減感作療法
上のような方法でも完全にゼロにすることは不可能です。こういうような場合に、ほこりのエキスを用いて行う免疫療法、すなわち減感作療法があります。ほこりのエキスの少量を注射します。そして週に1回、あるいは2回徐々に量をあげて様子を見ながら続けることによって、ほこりに対する免疫を作ることができます。これを減感作療法といいます。この効果はすぐには現れませんが、1ヶ月あるいは2ヶ月注射を続けることによって、徐々に効果が現れてくることがあります。
※現在は舌の下に抗原をおいて行う舌下療法が行われています。
※3歳までにダニ、ネコ、イヌの毛などの通年性アレルゲンに感作された小児では、学童期の呼吸機能低下と気道過敏性の亢進を認めやすいという報告があります。
c.抗アレルギー薬とその使い方
→抗アレルギー薬 喘息の場合、一般に2年間発作がなければ一応治癒したと考えますが、このような症例20例についていろいろ検討してみました。その結果、発作がまったくみられなくなった年の1年前には、発作のない期間が6ヶ月間持続していました。すなわち発作が1年間なくなるためには、まず発作のない期間を6ヶ月間持続することが必要であることがわかったのです。しかも、これらの症例がどのような治療法をしていたかというと、対症療法はもちろん、抗アレルギー薬の内服をきちんと行っていることがわかりました。すなわち、どのような治療法でもいいから、発作のない期間をまず6ヶ月持続すること、これが大切なのです。
発作がないということは、すなわち先に述べたゼロレベルということです。ゼロレベルの状態をまず6ヶ月持続する。そうすれば近い将来発作のない状態に持っていくことができるわけです。 以上お話したゼロレベル作戦を行うには、患者さんの協力が必要です。一見発作がないような状態になっても、なおしばらく薬を内服しなくてはならないか、十分に理解していただいて根気よく治療を続けてください。
d.鍛錬療法
1)体を鍛える
いずれにしても喘息という病気は乳幼児期に始まり、少年期を通し、そして青年期まで続くことが多い病気です。そのためにこの長い喘息との闘いの期間を通して、積極的に体を鍛える、精神を鍛える、自律神経を鍛錬するということはきわめて必要なことではないかと思います。体を鍛えることの基本は、まず体力をつけることです。喘息だからといって、原則としてやっていけない運動は何もありません。徒手体操、ランニング、球技、水泳、ハイキング、登山等何でもやるようにしましょう。特に水泳は喘息にとって非常によい運動です。全身の筋力を鍛えることができるし、深呼吸をするために肺機能もよくなります。また、水に入ることを繰り返すことによって、皮膚の自律神経を鍛えることもできます。できれば、夏に限らず冬も水泳をする習慣をつけていただきたいと思います。
運動誘発喘息
喘息の子供の一部は、運動をすると喘息が起きやすいと言われています。確かに突然運動を始めることによって気管支が収縮し、発作が起きるわけですが、起きやすい場合にはあらかじめウォーミングアップをしておくか、あるいはあらかじめ抗アレルギー剤を内服したり、吸入したりすることでかなり予防できます。気管支拡張薬を直接服用しておくことによって、運動誘発喘息は防ぐことができます。
運動15分前の短時間作用性β2刺激薬の吸入も効果的だといわれています。直前のインタールRの吸入、ロイコトリエン受容体拮抗薬の服用の効果も報告されています。
さらに大事なことは、体力の限界に挑戦する機会を持つことです。サマーキャンプなどでは医師や看護婦、あるいは指導員の参加を得て、かなり無理なスケジュールで喘息の子供を鍛えることがあります。ひとつのことを成し得るという自信、いままでは禁止されていた山登りに挑戦する、そしてそれをやり遂げるという自信が、将来の喘息の治療に非常に大きな効果をもたらすのです。
ふだんから発作が起こらないように長期管理薬を継続し、ぜん息をコントロールしておきましょう。 2)自律神経を鍛える
次に自律神経の鍛錬です。喘息の子供は自律神経が不安定です。具体的に言えば、寒冷の刺激に適応できない、風邪を引きやすいということがまずあげられます。日頃から皮膚を鍛えること。具体的には薄着の習慣をつけ、乾布摩擦、冷水摩擦を励行し入浴後の水かぶりを行う。このような毎日できることを通じて、皮膚の自律神経を鍛えることができるのです。また、朝起きたときは窓をあけて、冷たい空気を思い切り吸う、いわゆる冷気深呼吸によって気管支の奥まで冷たい空気を送り込むことができます。これはやはり体の中の自律神経を鍛える意味で、非常に大切なことだと思います。
3)精神を鍛える
さらに精神面の鍛錬についてですが、喘息という病気を持っているから自分はもうだめだという気持ち、これをぜひ取り除いていただきたいと思います。そのためには、喘息に負けない自信を持つことはもちろん大切ですが、ご両親も喘息の発作が起きたとき強く励ましてあげることです。「また喘息だ」というとらえ方と、「喘息が起きた。大丈夫だ、大丈夫だ」と励ましてあげることでは、子供にとって大きな違いがあると思います。ある意味で楽天的であることも必要でしょうし、親が強くなることも必要だと思います。と同時に、喘息というのはきわめて慢性の病気でもありますから、いつも喘息を敵に回すのではなく、ときには喘息と仲良く暮らすという知恵を持つことも必要ではないかと思います。
4.気管支喘息が治るということ
喘息は乳幼児期に始まり、治るまでに十数年かかることが多いのが特徴です。すなわち、代表的な慢性疾患であるといえます。ところで、多くの患者さんを診ていると、喘息の治療は、ただ個々の発作を治せばいいと考えている方が少なくありません。しかし、喘息の発作を治すということは、喘息を治す、喘息からアウトグローするということとはまったく違います。発作を治すことは比較的簡単ですが、喘息を治す、もう発作が起きないようにするということは、決して簡単ではありません。ゼロレベル作戦のところでお話ししたように、発作のない期間をまず6ヶ月持続させる努力をすること。そうすれば近い将来発作のない状態を1年、あるいは2年と続けることができると思います。 しかしそのためには決められた治療、発作を徹底的に抑えること。さらに発作のないときにも抗アレルギー薬を、長期間にわたって服用することが必要だと思います。 ところで、喘息は一度治ったように見えても2年後3年後にまた再発することがあります。多くの喘息患者さんの予後を調べてみると、この再発例が10%から20%あります。ですから、喘息が一応治ったと思ってもなおしばらくは、いつ起こるかも知れないという注意だけは忘れないでいただきたいと思います。 喘息の治療も、ここ10年来、大いに進歩しました。いくつかの新しい治療法や薬も出てきましたので、それらを医師の指示に従って的確に、そして必要なだけ十分に用いること。そして喘息を完全に、1日も早く治す努力をしていただきたいと思います。
(文献26)












